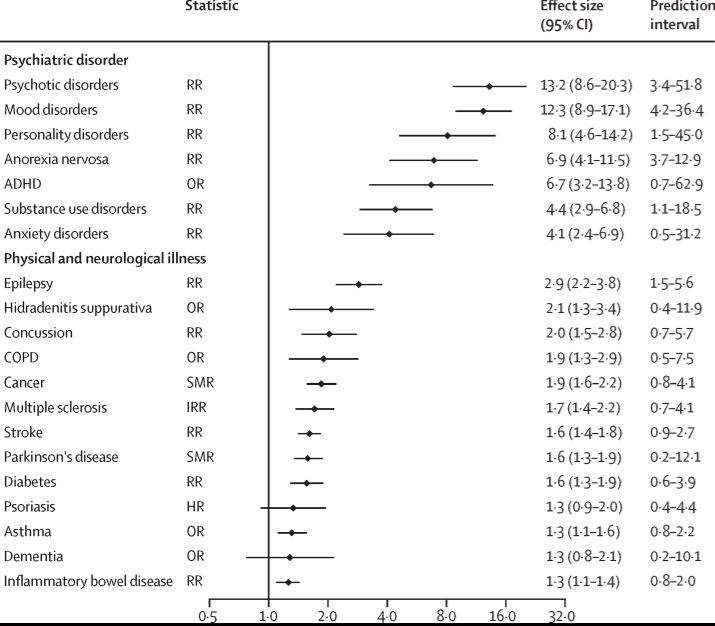
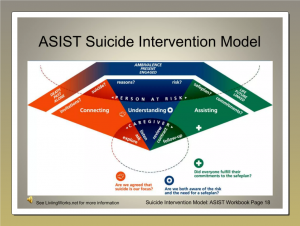
Shawn Christopher Shea, psychiatre et expert international en prévention du suicide, a apporté des contributions majeures à la prise en charge clinique du risque suicidaire, en insistant sur l’importance d’une évaluation approfondie et empathique. Ses travaux, notamment développés dans son ouvrage « The Practical Art of Suicide Assessment », offrent des outils concrets aux cliniciens. Voici ses principaux apports et conseils :
Shawn Christopher Shea, psychiatre et expert international en prévention du suicide, a apporté des contributions majeures à la prise en charge clinique du risque suicidaire, en insistant sur l’importance d’une évaluation approfondie et empathique. Ses travaux, notamment développés dans son ouvrage « The Practical Art of Suicide Assessment », offrent des outils concrets aux cliniciens. Voici ses principaux apports et conseils :
1. La méthode C.A.S.E. (Chronological Assessment of Suicide Events)
Shea a développé cette approche structurée pour évaluer le risque suicidaire de manière chronologique et nuancée :
- Exploration des événements suicidaires actuels: Période de temps : Dernières 48 heures
- Techniques : Incidents comportementaux (demander des détails spécifiques), questions d’ancrage (fixer le contexte temporel)
- Objectif : Détailler les pensées ou tentatives suicidaires les plus récentes, en abordant la méthode, la gravité, les intentions, la planification, le rôle de l’alcool/des drogues, les facteurs interpersonnels, le désespoir et les raisons pour lesquelles la tentative n’a pas été menée à terme.
- Exemples de questions : « Il semble que la nuit dernière ait été difficile. Expliquez-moi ce qui s’est passé, étape par étape. Une fois que vous avez décidé de vous suicider, qu’avez-vous fait ensuite ? »
- Cette étape fait appel à une approche de type « vidéo verbale » pour garantir des détails complets, comme l’indiquent les écrits de Shea.
- Exploration des événements récents liés au suicide (Recent Events): Période de temps : 2 mois précédents
 Objectif : Méthodes supplémentaires et choix de méthodes cachées potentielles
Objectif : Méthodes supplémentaires et choix de méthodes cachées potentielles- Techniques : Supposition douce (supposer des pensées suicidaires pour faciliter la divulgation), incidents comportementaux, déni de la spécificité (poser des questions sur des méthodes particulières), amplification des symptômes (exagérer les déclarations pour encourager la divulgation).
- Objectif : découvrir toute autre pensée ou projet suicidaire dans le passé récent, en se concentrant sur les méthodes, les actions entreprises et la fréquence, la durée et l’intensité des idées.
- Exemples de questions : « Au cours des deux derniers mois, avez-vous eu d’autres idées d’overdose de medicaments? » « Quelles sont les autres façons avec lesquelles vous avez pensé vous suicider ?
- Cette étape est cruciale pour identifier les schémas et les risques cachés, en utilisant des techniques telles que la négation d’éléments spécifiques si l’on soupçonne une réticence, par exemple : « Avez-vous pensé à vous couper ou à vous poignarder ? »
-
Passé suicidaire : Période de temps: au delà de 2 mois. Analyser les antécédents (tentatives, idées, hospitalisations).
- Focus : Tentative de suicide antérieure la plus grave et données antérieures critiques
- Objectif : Identifier les informations susceptibles d’influencer le triage ou le suivi actuel, telles que la tentative la plus grave, la comparaison entre les déclencheurs actuels et passés, le nombre de tentatives passées et le moment des tentatives récentes.
- Exemples de questions : « Quelle est la tentative de suicide antérieure la plus grave ? » « Les éléments déclencheurs actuels sont-ils similaires aux tentatives passées ? « Nombre approximatif de gestes/tentatives dans le passé ? « Quand la tentative la plus récente a-t-elle eu lieu en dehors de deux mois ?
- Cette étape permet de rechercher des données historiques pour contextualiser le risque actuel et garantir une formulation complète du risque.
- Exploration des événements suicidaires immédiats: Durée : Pendant l’entretien et ultérieurement
- Focus: Idées suicidaires actuelles et futures, désir, intention et planification de la sécurité
- Objectif : Évaluer l’état d’esprit actuel du client concernant le suicide, y compris le désir par rapport à l’intention, le désespoir, les plans futurs, les raisons de vivre, et élaborer un plan de sécurité.
- Exemples de questions : « En ce moment même, pensez-vous à vouloir vous suicider ? » Quelle est l’intensité de la douleur, de « dure mais supportable » à « je ne sais pas si je peux continuer » ? « Qu’est-ce qui vous empêche de vous suicider ?
- Cette étape peut utiliser le contrat de sécurité comme outil d’évaluation, en observant les signaux non verbaux, et est essentielle pour la gestion immédiate des risques.
2. Techniques d’entretien
L’approche CASE incorpore sept techniques d’entretien clés pour faciliter la divulgation plus fiable des idéées et methodes suicidaires :
- Normalisation : Présenter les pensées suicidaires comme une réponse commune à la détresse, réduisant ainsi la stigmatisation.
- Atténuation de la honte : Réduire la honte du client à propos de ses pensées suicidaires, encourager l’ouverture.
- Incident comportemental : Demander des détails spécifiques sur les comportements suicidaires pour ancrer l’évaluation dans des événements concrets.
- Suggestion douce : Supposer la présence de pensées suicidaires pour faciliter la révélation, par exemple : « De nombreuses personnes dans votre situation ont pensé au suicide, et vous ? »
- Déni de la spécificité : Poser des questions sur des méthodes spécifiques pour découvrir des idées cachées, par exemple : « Avez-vous pensé à vous couper ou à vous poignarder ? »
- La question générale : Utiliser des questions générales pour s’assurer que toutes les méthodes sont couvertes, par exemple : « Y a-t-il d’autres moyens que vous avez envisagés ? ».
- L’amplification des symptômes : Exagérer les déclarations du client pour l’encourager à en dire plus, par exemple : « On dirait que ces pensées vous accompagnent presque tout le temps, c’est bien ça ? ».
Ces techniques sont intégrées tout au long des quatre étapes afin d’améliorer la communication et la précision.
3.L’importance de l’empathie et de la relation thérapeutique
-
Éviter le jugement : Shea insiste sur une écoute sans moralisation, pour que le patient se sente compris.
-
Poser des questions directes : Aborder frontalement le suicide (« Avez-vous pensé à vous donner la mort ? ») sans craindre de « planter l’idée ».
-
Valider la souffrance : Reconnaître la douleur psychique pour établir une alliance thérapeutique solide.
4. Distinguer l’idéation passive de l’intention active
Shea enseigne à différencier :
-
Idées passives (« Je souhaiterais ne plus me réveiller »).
-
Plans concrets (recherche de moyens, préparatifs).
→ Cette distinction guide l’urgence de l’intervention et le niveau de surveillance.
5. Conseils pratiques aux cliniciens
-
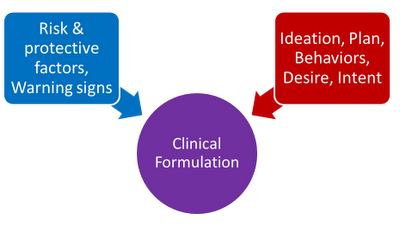
Ce schéma représente les trois composantes d’une évaluation approfondie du suicide. L’approche CASE fournit un cadre pour l’évaluation des informations contenues dans le carré rouge (idéation, plan, comportements, désir et intention).
Ne pas se fier aux checklists : Le risque suicidaire ne se réduit pas à une liste de critères ; il exige une évaluation dynamique.
-
Explorer l’ambivalence : Beaucoup de personnes oscillent entre l’envie de mourir et l’envie de vivre (ex. : « Qu’est-ce qui vous retient encore ? »).
-
Impliquer l’entourage (avec accord de la personne) : Repérer les soutiens possibles et sécuriser l’environnement (retirer les armes, médicaments, etc.).
-
Documenter rigoureusement : Noter les éléments clés de l’évaluation pour guider les futurs intervenants.
6. Critique des mythes sur le suicide
Shea déconstruit des croyances dangereuses, comme :
-
« Parler du suicide encourage le passage à l’acte » → Faux : En parler réduit l’isolement.
-
« Une amélioration soudaine signifie que le risque est écarté » → Faux : Cela peut indiquer une décision prise de mourir.
7. Approche préventive systémique
-
Formation continue : Les cliniciens/intervenants doivent se former régulièrement aux techniques d’entretien.
-
Collaboration interdisciplinaire : Travailler avec psychologues, assistants sociaux et médecins pour un suivi global.
Shea transforme l’évaluation du suicide en un art clinique, combinant rigueur méthodologique (C.A.S.E.) et humanité. Ses conseils aident les professionnels à déstigmatiser la parole sur la mort, à agir avec précision et à sauver des vies grâce à une écoute active et éclairée.
Pour approfondir : « The Practical Art of Suicide Assessment: A Guide for Mental Health Professionals and Substance Abuse Counselors » (Shea, 2002).
 Shawn Christopher Shea est psychiatre, Directeur du « Training Institute for Suicide Assessment and Clinical Interviewing » et professeur adjoint de psychiatrie à la Dartmouth Medical School . Il a animé plus de 850 présentations et ateliers dans plus de 20 pays, couvrant la prévention du suicide, l’entretien clinique, la résilience et l’adhésion au traitement .
Shawn Christopher Shea est psychiatre, Directeur du « Training Institute for Suicide Assessment and Clinical Interviewing » et professeur adjoint de psychiatrie à la Dartmouth Medical School . Il a animé plus de 850 présentations et ateliers dans plus de 20 pays, couvrant la prévention du suicide, l’entretien clinique, la résilience et l’adhésion au traitement .
Contributions majeures: Outre le CASE Approach, Dr Shea a mis au point diverses techniques d’entretien (techniques de validité) et a participé à l’élaboration du programme de formation de l’American Association of Suicidology et à des comités dédiés à l’évaluation du risque suicidaire